Comment se débarrasser définitivement du kyste, fibrome, myome, les trompes bouchées ainsi que l’endométriose? +22950562835
Tout d’abord je te donne un petit conseil. Ecoute très bien! Car c’est très important pour la vie des femmes qui n’arrivent pas à tomber enceinte à cause de ces différentes maladies citées.
N’acceptes jamais dans ta vie qu’on t’opère si tu as le kyste, fibrome, myome car son traitement n’est pas chez les blancs et ça se retrouve pas dans les hôpitaux. C’est pour cela les médecins et les gynécologues vous imposent et vous conseillent de faire l’opération.

Opérer une femme qui a le kyste ou fibrome, myome risque sa vie. Cela peut empêcher la femme de ne plus jamais tomber enceinte dans sa vie. Je vous conseille avec ce traitement que même si tu es une femme et que tu n’arrives pas à tomber enceinte jusqu’à tu es ménopausé, ce traitement peut t’aider à tomber enceinte même si tu as déjà 50ans 55ans.
Regardez bien cette composition sur la photo, vous n’allez que faire deux semaines de traitement avec et facilement vous allez tomber enceinte. Cela enlève le kyste, le fibrome, le myome, débouche les trompes, l’endométriose, dystrophie ovarienne etc… Chères femmes qui ont de problèmes pareils, n’hésitez pas de me contacter pour obtenir votre produit rapidement et faire un gros bébé à papa.
WHATSAPP: +22950562835
EMAIL: contact@maitrefachola.com
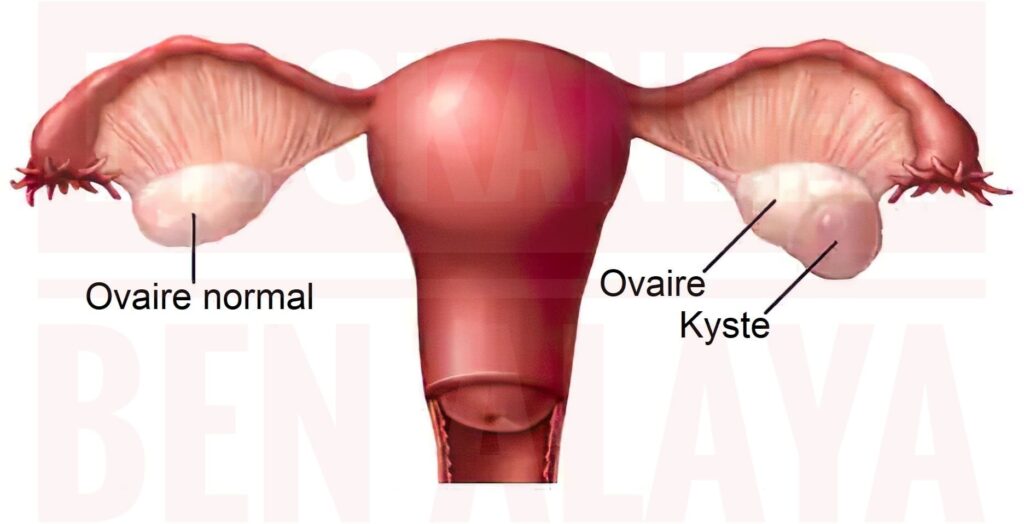
Un kyste de l’ovaire peut rester asymptomatique ou provoquer douleurs du bas du ventre, anomalies des règles, troubles intestinaux ou urinaires. Parfois, il donne lieu à des complications nécessitant une opération chirurgicale urgente (torsion de l’ovaire, hémorragie dans le kyste, rupture du kyste, compression des organes du petit bassin).
La présence d’un kyste de l’ovaire peut se traduire par divers symptômes :
des douleurs pelviennes (dans la partie inférieure du bassin) modérées, d’un seul côté du corps, donnant l’impression d’une pesanteur;
des anomalies des règles et en particulier des métrorragies (saignement génital survenant en dehors des règles) ;
une pollakiurie (envies fréquentes d’uriner avec émission de petites quantités d’urine) ou des troubles intestinaux (ex. : constipation) en cas de compression des organes de la région pelvienne par le kyste.
Souvent, le kyste de l’ovaire reste asymptomatique. On découvre sa présence lors d’un examen clinique ou d’une échographie abdomino-pelvienne pour un autre motif.
Parfois, le diagnostic est posé lors de la survenue d’une douleur aiguë et intense de la région pelvienne, signe d’une complication aiguë : torsion d’ovaire, hémorragie ou rupture du kyste…
Peut-on souffrir d’un kyste ovarien pendant une grossesse ?
Oui. Chez les femmes enceintes, des kystes de l’ovaire sont souvent découverts par hasard, par exemple lors d’une échographie :
au cours du premier trimestre de grossesse, ils sont le plus souvent fonctionnels et régressent spontanément ;
aux deuxième et troisième trimestres, ils sont soit fonctionnels, soit organiques, et font l’objet d’une surveillance échographique.
Le risque de complication demeure rare si le kyste est inférieur à 6 cm de diamètre. Généralement, en cas de kyste organique, un traitement est envisagé après l’accouchement. Toutefois, il est possible dès le deuxième trimestre, si le kyste est volumineux ou s’il risque d’entraîner des complications durant la grossesse ou l’accouchement.
L’examen médical
Lors de la consultation, le médecin traitant (ou gynécologue) interroge la patiente sur ses symptômes et sur ses éventuels traitements en cours. Il note aussi la date de ses dernières règles.
Ensuite, il l’examine (palpation abdominale, examen gynécologique).
Au cours de son examen, le médecin peut décider de réaliser un frottis utérin (prélèvement de cellules sur le col de l’utérus pour les analyser) dans le cadre du dépistage du cancer du col de l’utérus.
Plusieurs examens complémentaires permettent de confirmer le diagnostic de kyste de l’ovaire.
Kyste de l’ovaire : l’échographie abdomino-pelvienne, un examen essentiel
Première échographie abdomino-pelvienne
L’échographie abdomino-pelvienne est réalisée par voie abdominale (la sonde est déplacée sur la paroi de l’abdomen) et, le plus souvent, par voie endovaginale (la sonde est placée dans le vagin).
L’échographie permet :
de visualiser et décrire le kyste (localisation, taille, contenu plus ou moins liquide, paroi fine ou épaisse, présence de cloisons internes, etc.) ;
d’analyser les vaisseaux sanguins et la circulation du sang dans le kyste ;
de mettre en évidence des signes en faveur du caractère bénin ou non du kyste ;
de rechercher l’éventuelle présence de liquide dans le péritoine (phénomène nommé ascite) ;
d’observer l’utérus et les deux ovaires.
Nécessité, dans certains cas, de faire une seconde échographie abdomino-pelvienne
Par ailleurs, dans certains cas, pour confirmer l’origine fonctionnelle ou organique du kyste, une nouvelle échographie abdomino-pelvienne est programmée trois mois après la première :
si le kyste ovarien a disparu spontanément, il était fonctionnel ;
s’il persiste, il est considéré comme organique et doit être enlevé.
Régression spontanée du kyste fonctionnel
Le kyste ovarien fonctionnel disparait le plus souvent spontanément, contrairement au kyste organique qui nécessite un traitement chirurgical.
Kyste organique : un traitement indispensable
Lorsqu’il est diagnostiqué, le kyste organique de l’ovaire doit être traité car des complications peuvent survenir, provoquant des douleurs pelviennes souvent intenses et demandent un traitement urgent.
La torsion de l’ovaire
Survenant surtout en cas de kyste lourd, la torsion de l’ovaire sur son pédicule vasculaire est une urgence. En effet, l’ovaire, privé de sa vascularisation, souffre.
La torsion se traduit par une douleur brutale et persistante malgré la prise de médicaments antalgiques. Parfois, elle est précédée, dans les semaines antérieures, d’épisodes de douleurs du bas ventre, spontanément résolutifs. Elle s’accompagne de nausées ou vomissements.
Le diagnostic est posé lors d’une échographie abdomino-pelvienne.
L’hémorragie intra-kystique
Le saignement à l’intérieur du kyste s’observe souvent dans les kystes fonctionnels. La douleur de la région pelvienne est intense. L’échographie abdomino-pelvienne permet de confirmer sa présence.
La rupture du kyste de l’ovaire
La rupture du kyste se traduit par une douleur de la région pelvienne intense et brutale, qui diminue ensuite. L’échographie abdomino-pelvienne montre la présence de liquide dans le péritoine (membrane de l’abdomen qui enveloppe les organes) ou ascite.
L’abcès ovarien
Rare, l’infection du kyste peut être secondaire à une ponction guidée par échographie. L’abcès ovarien provoque une fièvre et nécessite un traitement par antibiotiques après l’opération.
Quelles sont les conséquences du fibrome ?
Les fibromes peuvent être asymptomatiques ou provoquer des saignements utérins anormaux, une pression ou une douleur pelvienne, et parfois une constipation, un besoin fréquent d’uriner, une infertilité ou des complications de la grossesse.
Il n’est pas dangereux de garder un fibrome à l’utérus si aucun symptôme n’est associé. En général, lorsque les fibromes utérins n’entraînent pas de symptômes, on ne les traite pas, indique d’ailleurs l’Assurance maladie. Une surveillance médicale suffit
Est-ce que les fibromes fatiguent ?
Mais quand on souffre d’un fibrome utérin symptomatique, la soirée de douce folie, on la passe plutôt au fond du lit : 64% des femmes touchées se sentent déjà fatiguées au quotidien2 avant même d’avoir veillé !
Les fibromes pendant la grossesse
Dans les cas les plus graves, les fibromes peuvent causer l’infertilité ou une fausse couche; ils peuvent aussi augmenter les risques de certaines complications durant la grossesse. La présence de fibromes utérins augmente les risques suivants :
Position anormale du bébé dans le canal vaginal
Accouchement par césarienne
Accouchement prématuré
Placenta prævia
Décollement placentaire
Rupture prématurée des membranes
Mort fœtale intra-utérine
L’endométriose est une affection courante chez les femmes, elle touche jusqu’à 10 % d’entre elles. Cette affection peut être douloureuse et causer du stress, mais il y a de l’espoir, car de nombreux traitements existent. La présente section donne des renseignements détaillés sur l’endométriose. Vous apprendrez ce qu’est l’endométriose et les sensations qu’elle provoque, les causes probables et les traitements possibles.
La cause de l’endométriose n’est pas encore bien comprise. Plusieurs théories ont été avancées, mais aucune d’entre elles n’explique complètement pourquoi l’endométriose se produit. La théorie la plus répandue est celle de la menstruation rétrograde.

On parle de menstruation rétrograde lorsque l’endomètre s’écoule à l’envers, soit par le bassin plutôt que par le vagin. Ainsi, le tissu s’implanterait sur les organes pelviens ou abdominaux pour ensuite s’y développer. Quoique toute personne menstruée puisse avoir un certain degré de menstruation rétrograde, le tissu ne s’implante pas sur les organes chez les personnes sans endométriose.
Parmi les autres théories sur la cause de l’endométriose, on trouve les suivantes :
Prédisposition génétique, c’est-à-dire que l’endométriose serait une maladie héréditaire (transmise par les parents) ou liée à des variants génétiques.
Propagation lymphatique ou circulatoire, c’est-à-dire que l’endométriose passerait par le système lymphatique. Cette théorie peut expliquer pourquoi l’endométriose a été observée dans des endroits peu communs (p. ex., les poumons, les vaisseaux et ganglions lymphatiques, les yeux et le cerveau).
Métaplasie, c’est-à-dire qu’un type de cellule changerait ou se transformerait en un autre type de cellule. Dans le cas de l’endométriose, la métaplasie pourrait expliquer l’apparition spontanée de cellules endométriosiques dans l’organisme.
Dysfonctionnement immunitaire, c’est-à-dire que le système immunitaire ne serait pas en mesure de lutter contre l’endométriose. Étant donné que bien des personnes atteintes d’endométriose sont plus susceptibles d’avoir d’autres problèmes de santé (p. ex., migraines, hypothyroïdie, dépression, anxiété et lupus), on pense qu’elles pourraient avoir une immunité réduite. Toutefois, on ne sait pas si ce phénomène serait la cause ou la conséquence de l’endométriose.
Anatomie, c’est-à-dire que les variantes anatomiques, comme un utérus rétroversé (orienté vers l’arrière) ou un utérus ou un vagin dont la forme bloque le flux menstruel, seraient en cause.
Facteurs environnementaux, c’est-à-dire que différents facteurs, comme des toxines présentes dans l’eau ou l’environnement de vie, pourraient perturber la régulation hormonale et contribuer à l’endométriose.
Le développement de l’endométriose ne s’explique pas entièrement par l’une ou l’autre de ces théories, mais les scientifiques et les médecins les combinent pour essayer de comprendre la cause de l’endométriose et la façon dont elle se forme et se propage.
L’endométriose touche les femmes, les jeunes filles, les hommes transgenres ainsi que les personnes non binaires ou issues de la diversité de genre, et ce, dans tous les groupes raciaux, ethniques ou socio-économiques. Les symptômes de l’endométriose peuvent varier grandement d’une personne à l’autre et dépendre de l’emplacement des lésions ou de l’intensité de la maladie, même s’il n’y a pas toujours de lien entre l’étendue de la maladie et les symptômes. Certaines personnes ont très peu de lésions d’endométriose, mais beaucoup de douleurs, tandis que d’autres ont une endométriose sévère sans éprouver aucun symptôme
Le symptôme le plus fréquent de l’endométriose est la douleur, qui peut se manifester de différentes manières.
Menstruations douloureuses : En présence d’endométriose, il est possible de ressentir des crampes intenses qui commencent plus tôt dans le cycle menstruel et durent plus longtemps. Les menstruations sont parfois aussi irrégulières ou abondantes. Si les crampes sont si intenses qu’elles nuisent aux activités quotidiennes, il est important d’en parler à un professionnel de la santé.
Rapports sexuels douloureux : En présence d’endométriose, il est possible de ressentir des douleurs profondes dans l’abdomen ou le bassin pendant ou après les rapports sexuels. La douleur peut être causée par des fibromes, des kystes ovariens, des adhérences pelviennes, du tissu cicatriciel, les fluctuations hormonales et l’inflammation. Les personnes atteintes d’endométriose peuvent aussi souffrir de vaginisme (resserrement des muscles vaginaux lors d’une tentative de pénétration), de vulvodynie (douleur, sensation de brûlure et inconfort au niveau de la vulve) ou de saignements pendant les rapports sexuels vaginaux.
Douleur aux toilettes : En présence d’endométriose, il est possible d’éprouver de la douleur en urinant ou en allant à la selle pendant les menstruations. Lorsque la vessie ou les intestins sont très atteints par l’endométriose, les douleurs peuvent se faire sentir en allant aux toilettes, et ce, même en dehors des menstruations.
Douleur pelvienne, au bas du dos ou aux jambes : En présence d’endométriose, il est possible d’éprouver des douleurs au niveau du bassin, dans le bas du dos ou dans les jambes à tout moment et de les voir s’intensifier avant ou pendant les menstruations. Chez les personnes qui souffrent d’une sciatique ou de douleurs aux jambes, l’endométriose pourrait affecter les nerfs.
En plus de la douleur, il est possible d’éprouver les symptômes suivants :
Ballonnements dus à l’inflammation, à la rétention d’eau ou à d’autres problèmes de digestion.
Symptômes gastro-intestinaux (diarrhée, constipation, nausées et vomissements).
Infertilité : En présence d’endométriose, il peut être difficile de tomber enceinte ou de mener une grossesse à terme. L’infertilité peut être un symptôme de l’endométriose, mais ne la cause pas.
Fatigue
Anxiété et dépression
Bien qu’il n’y ait pas de véritable remède à l’endométriose, il existe plusieurs options tradi-thérapeutiques qui peuvent aider à freiner la progression de la maladie et à traiter les symptômes.
Les options de traitement tiennent compte de l’âge, de l’intensité des symptômes, de l’évolution de l’endométriose, des autres médicaments pris (y compris les médicaments hormonaux) et des objectifs de planification familiale. Même s’il y a beaucoup d’options de traitement, vous pourriez devoir en essayer plusieurs pour trouver celui qui convient le mieux.
Qu’est-ce qu’une dystrophie ovarienne bilatérale multifoliculaire et quelles sont ses conséquences chez la femme, sur sa fertilité ?
La dystrophie ovarienne est donc également connue sous le nom de syndrome des ovaires polykystiques.
Le syndrome des ovaires polykystiques (SOPK) est dû à un dérèglement hormonal d’origine ovarienne et/ou centrale (au niveau du cerveau). Il entraine une production excessive d’androgènes, en particulier de testostérone, habituellement produites en petite quantité dans l’organisme féminin. Il en résulte une élévation du taux de testostérone dans le sang des femmes concernées.
Le nom de cette maladie vient de sa description, effectuée dans les années 30, reposant sur l’observation de ce que l’on pensait être des kystes dans les ovaires des patientes. En réalité, il s’agissait de multitudes de follicules au développement inachevé. Cycles irréguliers, hyperpilosité et troubles du métabolisme Le SOPK touche environ 10% des femmes, mais ses symptômes sont très variables d’une patiente à l’autre : la maladie peut se manifester de manière très légère, comme être très handicapante. Les symptômes sont les suivants :
Trouble de l’ovulation : la rareté ou l’absence d’ovulations (dysovulation ou anovulation) se traduit par des cycles irréguliers, longs de plus de 35 à 40 jours, voire par l’absence totale de règles (aménorrhée). Ces troubles provoquent une infertilité chez environ la moitié des femmes présentant un SOPK.
Hyperandrogénie : la production excessive de testostérone se traduit par une hyperpilosité chez 70% des femmes atteintes de SOPK, de l’acné et une chute des cheveux (alopécie).
Syndrome métabolique, troubles d’origine glucidique, lipidique ou vasculaire, associés à une surcharge pondérale, qui vont provoquer un diabète de type 2 et prédisposer à l’athérosclérose. Les chercheurs font l’hypothèse que les diverses manifestations de ce trouble répondent à un faisceau commun de mécanismes moléculaires et cellulaires. : l’adiposité excessive provoquée par l’hyperandrogénie prédispose à l’insulinorésistance et au diabète. Les patientes présentent aussi une élévation du risque d’hypertension artérielle et de maladies cardiovasculaires.
Les conséquences sont nombreuses.
Le syndrome des ovaires polykystiques n’est pas seulement responsable des troubles de l’ovulation (infertilité), il entraîne aussi des perturbations métaboliques qui retentissent sur la santé en général :
obésité ;
intolérance au sucre et diabète ;
athérome et thrombophilie ;
dysfonction endothéliale et hypertension artérielle
dyslipidémie ;
cancer de l’endomètre ;
apnée du sommeil :
complications obstétricales, diabète gestationnel, pré éclampsie ;
excès de fausses couches.
Impact sur la fertilité
A part les manifestations cutanées de l’hyperandrogénie qui peuvent être invalidantes et les irrégularités menstruelles, le traitement de l’infertilité est le principal enjeu. Les femmes avec un SOPK ont un risque accru d’infertilité par le biais de l’oligo-anovulation (50% des femmes avec un SOPK ont une infertilité primaire et 25% ont une infertilité secondaire dans les études populationnelles), mais en l’absence d’anovulation, le risque d’infertilité est incertain. Il est bien sûr recommandé d’exclure les autres causes d’infertilité du couple de façon systématique. Par ailleurs, les femmes avec un SOPK ont un risque accru d’accouchement prématuré, de diabète gestationnel et de prééclampsie, risque qui est d’autant plus augmenté en présence d’obésité et de surpoids.[…]
Découvrez d’autres articles de Maître FACHOLA ici !
